寒い時期の健康管理(市報のだ11月15日号掲載)

東京理科大学の准教授、柳田信也先生にお聞きしました。
四季の移ろいがあることは我が国の素晴らしさのひとつです。一方で、気温や湿度などの劇的な変化を伴うため、その環境の変化に適応する必要があります。特に寒い時期は自律神経機能や内分泌系機能にさまざまな影響が出るため、体調管理に注意が必要です。
ホメオスタシスと体温調節機構
すべての生き物は外部環境に適応することで、その生命現象を維持してきました。環境への適応に失敗すれば破滅し、環境にうまく適応(変化)できた種は繁栄し続けているといえるかもしれません。私たち人類は、この環境への適応に成功したといえるでしょう。私たちの身体は外部環境によって影響は受けるものの、生命を守るための身体の内部の環境は簡単には変化しないようになっています。これを、恒常性(ホメオスタシス)の維持と呼びます。暑さや寒さなどの外部環境、心理的なストレス、ウィルスや細菌など私たちの生命維持に対する外乱となる刺激が生体に加わると、自律神経系(交感神経・副交感神経)・内分泌系(ホルモン分泌)・免疫系の3つが働いて、身体の機能を平常に保たれます。この身体のバランスを保とうとするシステムがホメオスタシスの維持にほかなりません。
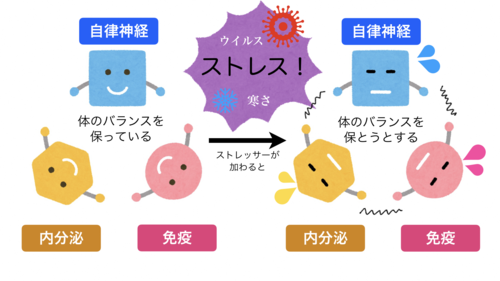
ホメオスタシスの維持を感じやすい生理現象として、体温調節が挙げられます。私たちは、汗だくになるような猛暑でも、凍えるような寒さでも身体の内部の温度は一定に保たれています。風邪をひいたりしない限りは、体温を測定すると36度前後になっているはずです。そのため、体調の変化を感じた時には真っ先に体温を測ることも珍しくありません。体温が変化していること=ホメオスタシスを維持するシステムが強く働いていると考えるがゆえの行動であるといえます。
私たちの体温は、熱産生と熱放散のバランスを保つことによって一定に維持されています。このコラムでも何度か紹介してきましたが、ヒトの身体の内部の温度(深部体温)は37度前後に精密にコントロールされています。このコントロールは、天秤のように熱放散と熱産生がバランスを取り合っていることによって行われています。運動や暑熱環境などによって作られた熱(熱産生)が生じても、汗をかいたり、体表面の水分を蒸発させたりして熱を逃がす(熱放散)ことによって、天秤が水平に保たれているのです。
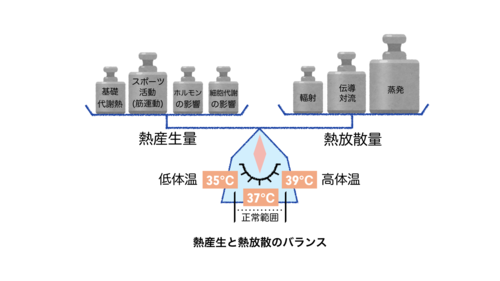
この天秤のバランスを保つために、私たちは行動性体温調節と自律性体温調節を行います。行動性体温調節とは、主に意識的に行われる体温を調節するための行動です。“暑いから服を脱ぐ”、“寒いから身体を小刻みに動かす”などの主体的な行動がこれにあたります。一方、自律性体温調節は無意識化で起こっている生体反応であり、自律神経の働きによる血管拡張/収縮、代謝増加および発汗などを指します。
この行動性体温調節・自律性体温調節が適切に働くことが健康管理には重要となります。熱中症が大きな社会問題となっている昨今、暑熱環境に対する対策や熱中症予防は多くの人が取り組んでいる課題であると思われます。水分を積極的に摂取したり、エアコンの効いた室内で活動をしたり、まさに意識的な行動性体温調節を実践している人は多いでしょう。また、寒冷環境においても服を着こむことや暖房を使用するなどの対策を取っていることかと思います。一方で、自律性体温調節については文字通り意識的に制御することは不可能です。さらには、加齢にともない自律神経系の機能は低下してきますので知らず知らずのうちに環境との適応にミスマッチが生じて、さまざまな疾患のリスクとなっていることが珍しくありません。
気温と体温
季節の推移に伴う気温の変化は、自律神経系に影響して潜在的な疾患発症のリスクとなることがあります。特に寒冷期である冬季は、循環器系の疾患のリスクが高まります。統計的なデータによると、夏季に比べて冬季では心疾患や脳血管疾患などの循環器系疾患による月ごとの平均死亡者数が顕著に増加することが示されています(心疾患-脳血管疾患死亡統計の概況・人口動態統計特殊報告;厚生労働省,気象庁データ,2004)。
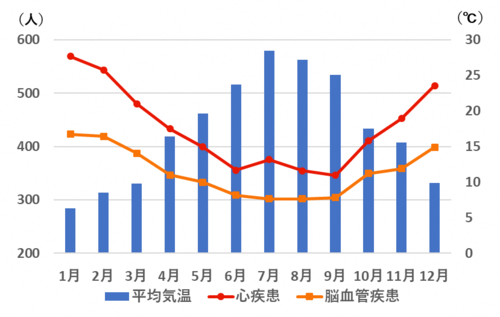
(心疾患-脳血管疾患死亡統計の概況・人口動態統計特殊報告;厚生労働省,気象庁データ,2004より筆者が作図)
このグラフをみると、気温の低下とともに心疾患、脳血管疾患ともに死亡者数が増加していることがわかります。寒冷環境は潜在的な循環器系疾患による死亡率を高めるリスクのひとつであるといえるかもしれません。この原因はさまざまなものがあると考えられますが、そのひとつには自律性体温調節が関連しています。前述したように私たちは、深部体温が37度前後に維持されることで恒常性を保っています。これは私たちが生命活動を維持する上で必要なタンパク質や酵素にとって最も効率の良い温度であるためであると考えられています。大気環境の変化によって、この効率が変化してしまうと生命が環境に左右されてしまいますので、極めて不安定な状態になることは言うまでもありません。そのために、この精密な温度管理が体内では行われています。この温度管理として行動性体温調節と自律性体温調節があることは先ほど述べたとおりです。
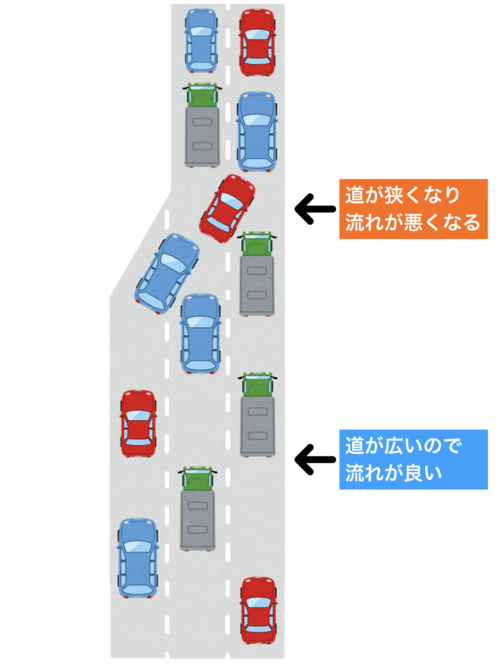
寒冷環境に曝された場合、私たちは自律性体温調節として身体の表面から外部に熱を逃がさないようにして深部体温を保とうとするシステムが働きます。私たちの身体の中で作られた熱は血液循環によって皮膚に運ばれます。寒冷環境では、皮膚から熱が逃げないように皮膚の周辺にある血管を収縮して断熱をします。これは体温調節には非常に重要なメカニズムですが、血管が収縮することによって血圧が上がりやすくなるという弊害が出てしまいます。私たちの血圧は、血管の抵抗と血流量で決定しますので、血管を収縮することで血管の抵抗が増し、同じ血流であったとしても結果として血圧の上昇が生じてしまいます。例えば、3車線の道路に10台の自動車が走っている状態から、いきなり2車線になった場合、渋滞が発生するようなイメージです。道が狭くなることで車の流れが悪くなるように、血管が細くなることで血液の流れが悪くなります。
それゆえ、できるだけしっかりと環境温度を整えて生活することや寒い環境の野外へ出かけるときには衣服によって断熱をすることが極めて重要になります。予測的に行動性体温調節で補うことによって、この潜在的なリスクを低減させましょう。特に高齢者は自律性体温調節機能が衰えていることが多いので注意が必要です。
冬の朝は特に注意が必要
「モーニングサージ」という言葉をご存知でしょうか?これは起床時に急激に血圧が上昇する生理反応です。ゆったりと眠っているところから目を覚まして活動的な身体となる準備のための反応であるわけですが、高血圧の人にとっては注意が必要な状態です。そして、これまでの研究によって、このモーニングサージは気温が高い日よりも気温が低い日の方がその差は大きいということが報告されています(Modestiら,Hypertention,2005)。イタリアの高血圧クリニックを訪れた患者(6,404人)を対象とした大規模な調査結果によると、寒かった日(マイナス0.7度から6.2度)では、暑かった日(25.5度から32.5度)や中間の気温の日と比べて有意に覚醒後の血圧上昇が高くなることがわかりました。さらに、この気温が覚醒後の血圧上昇に及ぼす影響は50歳未満では顕著ではなく、66歳以上で有意に高い値となることが示されました。
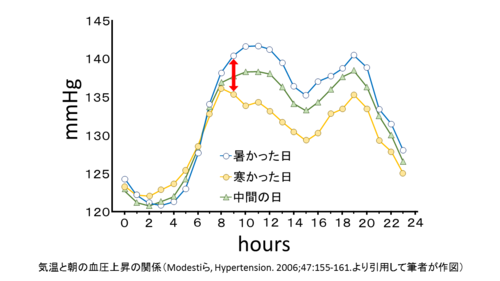
(Modestiら, Hypertension. 2006;47:155-161.より引用して筆者が作図)
この分野の第一人者である自治医科大学の狩尾七臣先生は、“ウィンター・モーニングサージ”という言葉を使って、冬季の早朝における急激な血圧上昇に伴う高齢者の循環器系疾患のリスク増大に警鐘を鳴らしています(狩尾七臣,Medicament News,2016)。特に家じゅうが暖められているわけではない地域においては、廊下やトイレ、洗面所など寝室との温度差が大きい場所に出る際は充分に注意をしましょう。
高血圧と運動、食事
日本高血圧学会が策定する高血圧治療ガイドラインが2019年に改訂されました。この改定で、高血圧基準は従来通りの140/90mmHg以上とする一方、降圧目標は、75歳未満は130/80mmHg未満、75歳以上は140/90mmHg未満と厳格化されました(日本高血圧学会,高血圧治療ガイドライン2019)。高血圧は生活習慣病やメタボリックシンドロームの極めて強いリスクファクターであるため、この予防が求められています。同ガイドラインでは降圧治療として、生活習慣の改善と降圧薬の使用が挙げられています。降圧薬は極めて有効です。特に日進月歩の勢いで効果のある薬が開発され、服用によって顕著に降圧効果が認められます。しかし、これは対処療法であって根治療法ではありません。生活習慣の悪化に起因する高血圧を治すには生活習慣の改善が必要なことは言うまでもないことです。「高血圧治療ガイドライン2019」では、「減塩」「肥満予防」「節酒」「運動」「野菜や果物の摂取」「禁煙」「ストレスコントロール」の7つのポイントが生活習慣の修正点として挙げられています。
特に、運動は血管内皮機能を改善し、降圧効果が得られ、高血圧症を改善するといわれています。また、習慣的な有酸素運動が収縮期血圧・拡張期血圧ともに低下すること、この効果は高血圧患者においては効果が高いことは研究として証明されています。

実施する運動の方法としては、ウオーキングや軽いジョギング、サイクリング、水中エクササイズなどの有酸素運動がオススメです。また、グラウンドゴルフやテニスなどのレクリエーションスポーツも効果的です。これらの運動を定期的に(できれば毎日)、10分程度の細切れでも良いので30分以上行うようにしましょう。運動習慣が全くない人は、階段を上ることや自動車での買い物を自転車や徒歩に変えるなど、生活の中での活動量を増やすことから始めてみましょう。
運動は極めて効果的なツールです。しかし、生活習慣の悪化は複合的にさまざまな要因が絡みます。上述した7つのポイントは、どれかひとつだけを改善しても高血圧の予防や治療としては不充分です。生活習慣全般を見直していくことを心がけましょう。
PDFファイルをご覧いただく場合には、Adobe Readerが必要です。お持ちでない方は、アドビシステムズ社のサイト(新しいウィンドウで開きます)からダウンロード(無料)してください。
ご意見をお聞かせください
このページに関するお問い合わせ
福祉部 高齢者支援課 高齢者支援係
〒278-8550 千葉県野田市鶴奉7番地の1
電話:04-7123-1092
お問い合わせは専用フォームをご利用ください。